Mukoviszidose – eine chronische Krankheit, die Störungen im gesamten Körper verursacht
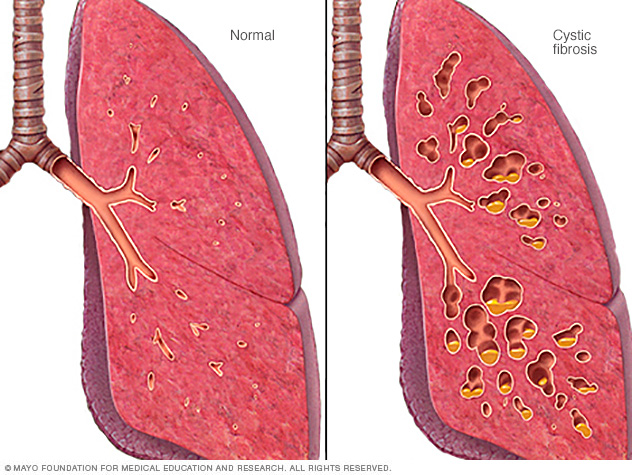
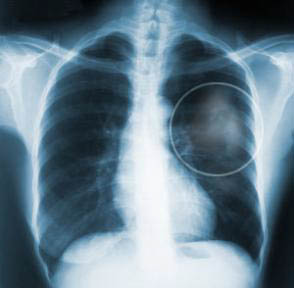
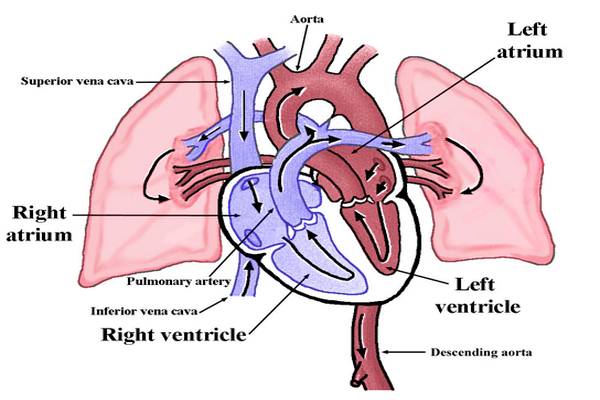
Mukoviszidose -oboljenje-koje-dovodi-poremecaja-u-celom-organizmuist eine Krankheit, die die Zellen des Körpers befällt, die Schleim, Schweiß und Darmsäfte produzieren. Um zu verstehen, wie Mukoviszidose das Leben eines Menschen beeinträchtigen kann, ist es ausreichend, die wichtige Rolle von Schleim, Schweiß und Darmsäften zu kennen. Der in den Atemwegen erzeugte… Read More »Mukoviszidose – eine chronische Krankheit, die Störungen im gesamten Körper verursacht